Praeimlantatios Genetikai Diagnosis (PGD)
Tisztelt Doktor Úr!
Az infertility.hu PGD-vel foglalkozó részét
azzal szeretném kiegészíteni, hogy Magyarországon egy baba már egészen biztosan
született ezzel a módszerrel (úgy tudom a TV-ben is volt róla szó), és én is
egy PGD-s babával vagyok várandós. Tehát már itthon is értek el eredményeket.
Mindkét eset a SOTE I. klinikán sikerült. Lehet hogy több is van, csak nem tudok
róla.
Üdvözlettel: S. K. Z.
2003.03.01
Mit jelent a PGD?
Azokat a módszereket nevezik így együttesen, amelyek a genetikai rendellenességek kiszűrését és kiválogatását célozzák az embrióban ill. az ivarsejtekben, még az embrió visszaültetése előtt. A módszert először Handyside és munkatársai alkalmazták X-hez kötött genetikai betegségek kiszűrésére. Mára 17 ország 40 központjában használják, (2001. június), 2500 diagnosztikus ciklusból 600 klinikai terhesség jött létre, több százra tehető az ezzel a módszerrel vizsgált és már világra jött gyermekek száma.
Egészséges
embernek 46 kromoszómája van, ez tartalmazza a teljes genetikai állományát.
22 pár ún. autoszomális kromoszóma mindkét nemben egyforma, mig az ún
szexkromoszómák nemenként különböznek. Férfiben ez XY, nőben XX. Minden
kromószóma egy nagyon hosszú molekulaláncot tartalmaz, ez a DNS (Dezoxiribonukleinsav).
A DNS lánc kisebb részei a gének. Ezek "mondják meg" a sejtnek, mit, mikor
és hogyan kell csinálnia. Hibás gének esetén fejlődési rendellenességek,
veleszületett betegségek léphetnek fel. Az esetek nagy részében ez olyan súlyosan
károsítja az embrió működését, hogy fejlődése megáll, elhal, illetve nem tapad
meg, vagy néhány hetes terhesség után lelökődik. Nagyon kis génhiba esetén lehetősége
van a túlélésre, a megszületett gyermek azonban súlyosan károsodott lesz. A
gének igen nagy száma miatt - az emberi géntérkép egy része
már megtalálható az interneten - a lehetséges károsodások variációja is
igen nagy. A genetikai betegségekről nem beszélek itt részletesen, de:
Vannak öröklődő betegségek, ebben az esetben a hibás
gént a szülők hordozzák. Szerencsétlen esetben a kromoszómapárból a hibás gént
adják tovább az utódoknak, szerencsés esetben az egészségeset, ami bennük is
működik, ezért nem okozott betegséget. A rövidlátástól a legsúlyosabb anyagcsere-betegségekig
nagyon sok változat elképzelhető.
Vannak korral járó gén károsodások - pl. közismert a Down-kór,
mely sokkal gyakoribb idős szülők esetén.
Négy alapvető tipusa van tehát a genetikai betegségeknek:
Több,
mint 40 éve foglalkozik a tudomány azzal, hogy ezeket a betegségeket megelőzze,
időben felismerje. Ezt a célt szolgálja ma is a genetikai tanácsadás, ahol a
családban előfordult esetek alapján mondják meg a veszély valószínűségét és
végzik el a különböző szűrővizsgálatokat. A már meglévő magzat is lehetőséget
nyújt genetikai vizsgálatra, ilyenkor vagy a magzatvízből nyernek sejteket -
"amniocentézis", vagy a méhlepényből - "chorionbiopsia". Mindkettőnek
hátránya, hogy 1-2 százalékos vetélési kockázattal jár, kiszűrt rendellenesség
esetében a szülőnek el kell döntenie, hogy megszakítja-e a terhességet.
Nehéz döntés.
A legjobb megoldás tehát az, ha még beültetés előtt megvizsgálják az embriót
és csak akkor ültetik be, ha egészséges. Erre akkora igény van, hogy egyes szakemberek
szerint a jövőben IVF-re nem annyira a meddőség kezelése miatt kerül majd sor,
hanem PGD miatt! A teljesen egészségesnek talált embriók
beültetésével magasabb megtapadási és magasabb terhességi arányra számítanak.
Vegyük sorra a rendellenességeket:
1. Génen belüli rendellenességek:
Minden génből 2 darabot örökölünk, egyet-egyet mindkét szülőnktől. Ha már egy hibás gén is elegendő a betegséghez, azt domináns génnek hívják. Ebben az esetben a szülő is beteg, minden utódjának 50% esélye van a betegségre. (Vagy a rossz gént kapja, vagy nem.) Ha a betegség kialakulásához az kell, hogy mindkét gén sérült legyen, azt recesszívnek hívják. Az, akinek csak az egyik génje hibás az adott párból egy recesszíven öröklődő betegség esetén az a hordozó lesz (nem lesz beteg, de a betegséget tovább örökii). Szerencsétlen esetben a másik szülő is ugyanazt a betegséget hordozza, ekkor az utódnak 25% esélye van a betegségre. A hibás gének lehetnek autoszomálisak vagy szex-kromoszómához kötöttek. E szerint egy betegség lehet:
Az
első három kategóriába viszonylag sok betegség tartozik, míg X-hez kötött domináns
betegség viszonylag kevés van. Y-hoz kötött genetikai betegséget alig ismerünk.
Példák:
Autoszomális
recesszív betegség: cisztikus fibrózis
Autoszomális domináns: miotóniás izomdisztrófia
X-hez kötött recesszív: vérzékenység, Duchenne-féle izomdisztrófia
(ebben az esetben a fiúk mindig betegek, hiszen csak egy X kromoszómájuk van)
Y-hoz kötött betegség: férfi meddőség egy fajtája
Ha ismerjük a génhibát és tudjuk, hogy melyik kromoszómán, hol kell keresni, akkor laboratóriumi módszerekkel kimutatható a rendellenesség.
2. Kromoszóma rendellenességek:
Két
féle promléma lehet:
Kromoszóma számbeli eltérések (aneuploidia): lehet a normálisnál több
kromoszóma, pl. a 21-es kromoszómából 3 darab - ez a Down-szindróma (21-es triszómia),
vagy a kelleténél kevesebb, pl. csak egy szexkromoszóma - ez a Turner-szindróma.
Kromoszóma átrendeződések (rearrangements): Ennek nagyon sok fajtája
van, a leggyakoribb az ún. reciprok transzlokáció, amikor két különböző
kromoszóma darabjai leválnak és helyet cserélnek egymással.Ez lehet kiegyensúlyozott,
ha a teljes kromoszómaállomány megmard vagy kiegyensúlyozatlan, ha egyes darabok
elvesznek belőle. PGD alkalmával a kromoszóma számbeli eltérések, a szexkromoszómák
rendellenességei és az átrendeződések többsége ma már kimutatható. Többnyire
a jelentkezők már egy beteg gyermekkel rendelkeznek, vagy egy vetéléssel végződő
terhességen túlvannak, a laboratórium az ekkor létrjött rendellenességek ismételt
előfordulását próbálja kizárni.
3. Mitokondriumon belüli elváltozások
A
mitokondriumok piciny sejtalkotók, melyek elengedhetetlenek a sejt energiaellátásához,
életben tartásához. Sejtenként több száz ilyen kis sejtalkotónk van, saját "mitokondriális"
DNS-sel. Mitokondriumot csak anyai ágon, a petesejttel öröklünk, a hímivarsejtek
nem örökiik. A PGD a mitokondriális DNS egyes hibáit is vizsgálhatja.
4. Több gént érintő rendellenességek
Azok a betegségek, melyek több gén károsodása és/vagy környezeti hatások miatt jönnek létre (táplálkozás, életmód stb...) jelenleg nem vizsgálhatók PGD-vel.
Hogyan történik a PGD?
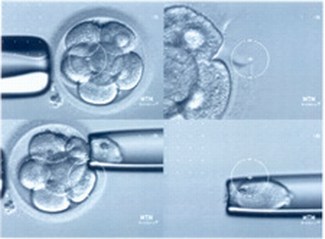
A módszer ugyanúgy indul, mint egy szokásos IVF kezelés. A három napos embrió 6-8 sejtes stádiumban van.
Mindegyik sejt tartalmazza a teljes genetikai információt és mind képes arra, hogy tovább osztódjon és terhességet hozzon létre. Éppen ezért 1-2 sejt eltávolítása általában nem befolyásolja az embrió fejlődésének további alakulását, viszont ebből a néhány sejtből vizsgálható az embrió genetikai állománya.
 |
Mintavétel az embrióból. Az embrió burkát ez esetben LASER-rel nyitották meg. |
Előfordul, hogy csak a petesejtet vizsgálják, még a megtermékenyítés előtt. Ekkor az ún. "poláris testet" vizsgálják, ami szintén tartalmazza a petesejt genetikai állományát, de nem vesz részt a megtermékenyülés utáni folyamatokban. Anyai eredetű genetikai betegségek vizsgálatára kiválóan alkalmas, nagy előnye, hogy nem kell megsérteni az amúgy is igen kényes embriót. Ugyanakkor azok a vallási vagy etnikai csoportok sem kifogásolhatják a módszert, akik tiltják a terhességmegszakítást ill. az embrión történő beavatkozásokat. 900 esetben végeztek ezzel a módszerrel PGD-t idősebb nők (35 felett) esetében, 200 egészséges klinikai terhességet eredményezve. Ezzel nagymértékben megnövelték ennek a betegcsoportnak a teherbeesési esélyeit. (Korábban a 40 feletti nők IVF-je kb. 7%- ban volt eredményes!!!) Ezek a vizsgálatok egyébként azt mutatták, hogy ezen idősebb populáció petesejtjei 50%-ban valamilyen genetikai rendellenességet hordoztak!
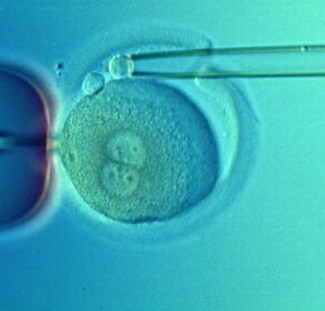 |
A poláris testek eltávolítása. Az első osztódási fázisban egy második poláris test is megjelenik, mindkettőt szokás vizsgálni. |
PGD - maga a vizsgálat. Ma kétféle módszer van elterjedve:
PCR - (polimerase chain reaction) - Ez pontosan meg tudja határozni a genetikai problémát, bonyolult és eléggé időigényes eljárás. Sajnos annyira sokféle betegség van, hogy egy-egy laboratórium képtelen mindhez a megfelelő mintákat beszerezni és azokkal rendszeresen dolgozni. Ezért laboratóriumonként általában 1-2 betegség kiszűrésére van ezzel a módszerrel lehetőség. Mitokondriális DNS hibák csak ezzel a módszerrel mutathatók ki. Hátránya még, hogy elég drága.
FISH - (fluorescence in situ hibridization) - nem olyan pontos, mint a PCR, többnyire csak azt tudja megmondani, hogy van vagy nincs genetikai probléma, de kiváló pl. az aneuploidiák vizsgálatában. Olcsóbb, gyorsabb és egyszerűbb, mint a PCR. A gyorsaság nagyon fontos, hiszen az embriókat a mintavételtől számított 1-2 napon belül vissza kell ültetni, addigra tudni kell, hogy egészségesek-e.
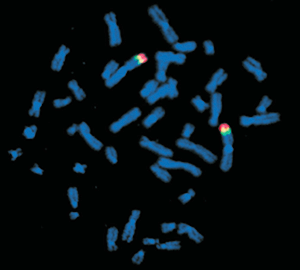 |
Emberi kromoszómák FISH-sel festve. Egyes részeket külön meg lehet jelölni. |
Kinek van szüksége PGD-re?
Ha a családban ismert genetikai betegség van, vagy valamelyik szülő tudja magáról, hogy hordozó, esetleg maga is beteg, akkor mindenképpen. A módszert eredetileg erre a célra találták ki. Mivel az IVF-re jelentkezők átlagéletkora ma Magyarországon 36 év körül van, érdemes lenne minden 35-38 évnél idősebb anya esetén megnézni az embriót. Világszerte eddig 1500 PGD-t végeztek a beteg kora miatt, ebből több, mint 400 klinikai terhesség jött létre. 200 esetben apai vagy anyai "génátrendeződés" (transzlokáció) indokolta a vizsgálatot, ezeknél a pároknál kilencedére csökkent a spontán vetélések aránya, ami eddig 90% körüli volt. Ebből is arra következtethetünk, hogy az amúgy "egészséges", fiatal, de meddő pároknál az IVF eredményessége, különösen a beágyazódás és a korai terhesség megtartása nagyot javulhatna PGD alkalmazásával, ugyanakkor a beavatkozás költségei nem növekednének jelentősen.
A
vizsgálat kb. 98%-ban eredményes. Elõfordul, hogy az embriók nem jutnak
el a 4-6 sejtes állapotig, vagy hogy a vizsgálat kivitelezése közben adódik
probléma, de ezek az esetek ritkák.
Természetesen itt is, mint minden laboratóriumi vizsgálatnál fennáll a fals
pozitív ill. a fals negatív eredmény lehetősége. Ez PCR esetében 2%, FISH-nél
kb. 5%.
Sajnos, ma még nem tudjuk az összes genetika betegséget PGD-vel diagnosztizálni.
(Mással sem...) A különböző mutációk, az egyes kis génszakaszokon bekövetkező
elváltozások ma is csak a születés után, vagy a megszületett gyermek későbbi
fejlődése során derülnek ki. A leggyakrabban előforduló betegségek azonban nagy
pontossággal kiszűrhetők, ezek általában X, Y, 13, 18 vagy a 21-es kromoszómákhoz
kötõdnek. A kutatók ma egy új módszer (CGH) kifejlesztésén dolgoznak,
amivel az összes kromoszóma összes génje vizsgálható.
PGD-vel ma kimutatható öröklődő* betegségek
| Cisztikus fibrózis | Öröklődő vastagbélpolipózis |
| Tay-Sachs betegség | Fanconi anémia |
| Haemophilia A és B |
Huntington chorea
|
| Retinitis pigmentosa | Phenylketonuria |
| Sarlósejtes anémia | X-hez kötött vízfejűség |
| Thalassemia | Ornitin-transcarbamyláz hiány |
| Alport szindróma | Long chain 3- hydroxyacyl-CoA dehidrogenáz hiány |
| Alpha1 antitripszin hiány | Myotubuláris miotónikus disztrófia |
| Törékeny X szindróma | X-hez kötött betegségek - nem meghatározással |
| Duchenne izomdisztrófia | Marfan szindróma |
| Lesch-Nyhan szindróma | Rhesus (rhesus D antigén) |
| Miotónusos disztrófia |
Az emberi géntérkép és a genetika
terén szerzett ismeretek birtokában ez a táblázat évről évre bővülhet.
*Öröklődő,
tehát valamelyik szülő hordozza a betegséget. A korral szaporodó vagy
környezeti ártalmak miatt fellépő mutációk, kromoszómahibák (pl. Down szindróma)
nincsenek a táblázatban.
Indokolt esetben a PGD ellenére tanácsos amniocentézissel vagy chorionbiopsziával is meggyőződni az embrió állapotáról.
A jövő:
Ma
már egyre több betegségről derül ki, hogy egészében vagy részben genetikailag
meghatározottak. Ilyen pl. a mellrák, ahol pontosan ismerik a felelős géneket.
Az ezt hordozó nők 30-80 százalékában alakul ki a betegség. Több, mint 20 gént
találtak, melyek befolyással vannak a magas vérnyomás kialakulására, az elhízás
és a magas koleszterin szint létrejöttéért felelős
gének egy részét is megtalálták már. Előbb-utóbb minden komoly betegség hátterét
megtalálják. Hogy hova vezet ez? Pillanatnyilag azt hisszük, vannak egészséges
és beteg emberek. Ha még több ismeretünk lesz a génekről, rájövünk, hogy mindenki
hordoz "jó" és "rossz" géneket egyaránt, géneket, amelyek betegséget okozhatnak
és olyanokat is, amelyek megvédenek velük szemben.
Az új laboratóriumi eljárások bevezetésével mindez vizsgálható, előre jelezhető
lesz. Fantasztikus távlatok, rengeteg etikai és anyagi dilemmával.
Magyarország:
Magyarországon is több IVF központ elkezdte a PGD-re való felkészülést. Mivel ez jól felszerelt laboratóriumot, erre specializálódott biológust igényel, elsőként az egyetemi klinikákon ill. azokkal együttműködésben indult be a munka. Több központ tervez saját genetikai laboratóriumot, talán a jövő mégis inkább egy-két központi, minden igényt kielégítő laboratóriumé lesz. Tudomásunk szerint PGD-t követően Magyarországon még nem jött létre terhesség, de ez az eddigi kis esetszámnak is betudható. Az első vizsgálatok nálunk kifejezetten öröklődő betegségek - pl. cysticus fibrosis - miatt történtek, ami a spermiumok érését és transzportját is befolyásoló betegség. Nincs hivatalos információ arra, hogy az anya életkora vagy a jobb megtapadási valószínűség miatt valaha is végeztek volna PGD-t hazánkban. Minden központ arra törekszik, hogy minél hamarabb elérhető, rutin vizsgálat legyen a PGD.